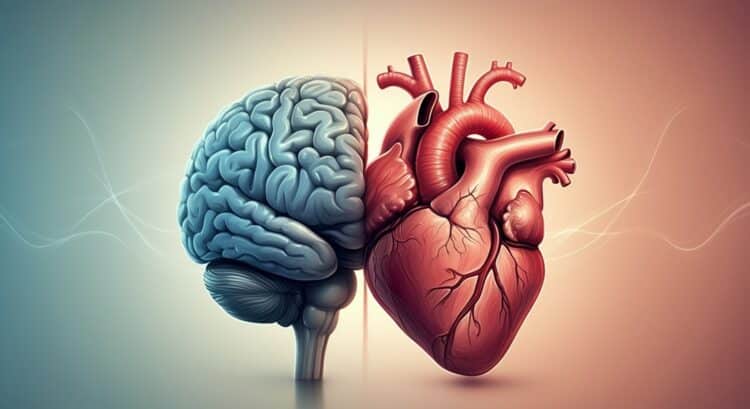
Najnowsze badania opublikowane w prestiżowym czasopiśmie Nature rzucają nowe światło na to, jak sen wpływa na redukcję stanu zapalnego w sercu oraz wspomaga regenerację po zawale serca. Okazuje się, że sen nie tylko odgrywa kluczową rolę w zachowaniu zdrowia układu krążenia, ale także reguluje szlaki nerwowe i immunologiczne, co może znacząco przyspieszyć proces zdrowienia po incydentach sercowych.
Połączenie mózgu z sercem
Mózg i serce są ze sobą ściśle powiązane, co od dawna fascynuje naukowców. Ta wzajemna zależność manifestuje się w postaci sygnalizacji immunologicznej i układów nerwowych, które współpracują, aby utrzymać ciało w dobrej kondycji. Badania wskazują, że to właśnie sen odgrywa kluczową rolę w zdrowiu serca. Osoby cierpiące na zaburzenia snu lub mające problemy z jego jakością są bardziej narażone na wystąpienie zawałów serca.
Coraz więcej dowodów sugeruje, że mózg reguluje zdrowie serca podczas snu za pomocą złożonych mechanizmów nerwowych i immunologicznych. Na przykład sygnały pochodzące z podwzgórza mogą wpływać na aktywność komórek odpornościowych, co ma bezpośredni wpływ na postęp chorób układu krążenia. Co istotne, naczynia krwionośne, które transportują krew bogatą w tlen, pełnią także funkcję informowania mózgu o stanie fizjologicznym serca.
Pomimo licznych badań dotyczących wpływu zaburzeń snu na zdrowie pacjentów z chorobami sercowo-naczyniowymi, niewiele wiadomo o tym, jak urazy serca wpływają na sen i odwrotnie – jak sen wspiera procesy naprawcze po uszkodzeniach serca.
Przebieg badania
Badania przeprowadzono na próbkach tkanek mózgowych osób, które doznały zawału serca w ciągu dwóch tygodni przed śmiercią. Osoby z historią neurodegeneracyjnych chorób, urazów mózgu, nowotworów lub udarów zostały wykluczone z analizy. Próbki zostały poddane barwieniu w celu identyfikacji receptorów chemokin (CCR-2) i markerów aktywności komórkowej.
Dodatkowo, w badaniu wzięło udział 78 pacjentów z ostrym zespołem wieńcowym. Uczestnicy badania, którzy stosowali leki na sen lub cierpieli na zaburzenia snu, zostali wykluczeni. U pacjentów przeprowadzono angiografię wieńcową, a następnie dokonano pomiarów frakcji wyrzutowej serca przy pomocy echokardiografii. Jakość snu oceniano przy użyciu skróconej wersji indeksu jakości snu Pittsburgh, który obejmował czas trwania snu, opóźnienia w zasypianiu, zakłócenia snu oraz ogólną jakość snu.
W badaniach na myszach wywoływano zawał serca poprzez podwiązanie lewej tętnicy wieńcowej. Następnie myszy były monitorowane pod kątem aktywności mózgowej i snu za pomocą implantów EEG i EMG. Analizowano również próbki szpiku kostnego, krwi, serca i mózgu, stosując zaawansowane techniki sekwencjonowania RNA i cytometrii przepływowej.
Wyniki badania
Badania wykazały, że urazy serca, takie jak zawał mięśnia sercowego, znacząco zwiększają ilość snu wolnofalowego (SWS) u myszy, co wpływa na ich naturalne wzorce snu. Myszy po przebytym zawale serca miały wydłużone fazy snu wolnofalowego oraz skrócony czas trwania snu REM (faza snu z szybkimi ruchami gałek ocznych). Co więcej, wydłużony sen utrzymywał się przez ponad tydzień, towarzyszył mu spadek aktywności fizycznej oraz niższa temperatura ciała.
Sygnały immunologiczne krążące we krwi po zawale aktywowały mikroglej w mózgu, co jest kluczowym elementem odpowiedzi zapalnej. Zauważono podwyższone poziomy interleukiny 1β (IL-1β), które aktywowały mikroglej i wywoływały odpowiedź chemokinową, zwiększając rekrutację komórek odpornościowych do mózgu.
Analiza cytometryczna ujawniła napływ monocytów do różnych regionów mózgu, takich jak splot naczyniówkowy, trzecia komora i wzgórze, w ciągu 24 godzin od zawału serca. Okazało się, że monocyty te mogą uwalniać sygnały, które zwiększają sen wolnofalowy, co wspomaga procesy regeneracyjne.
Zablokowanie wnikania monocytów do mózgu za pomocą antagonistów CCR2 zapobiegło zmianom w śnie u myszy. To sugeruje, że receptor CCR2 odgrywa kluczową rolę w odpowiedzi immunologicznej, która reguluje zmiany w śnie po zdarzeniach sercowych.
Monocyty związane z zawałem serca wykazywały charakterystyczne sygnatury TNF (czynnika martwicy nowotworów), które były nieobecne w regularnych monocytach we krwi. Co ważne, blokowanie aktywności TNF w mózgu przywracało normalne wzorce snu.
Wnioski
Badania dostarczają nowych dowodów na to, że po zawale serca sygnalizacja immunologiczna za pośrednictwem monocytów wywołuje wzrost aktywności neuronów wzgórza, co zwiększa ilość snu wolnofalowego. Te odkrycia sugerują, że odpowiedzi immunologiczne, które następują po urazach serca, mogą wpływać na wzorce snu, co z kolei może spowolnić proces zdrowienia. Zrozumienie, jak układ nerwowy i immunologiczny współpracują w regulacji snu po zdarzeniach sercowych, może otworzyć nowe drogi do terapii wspomagających regenerację pacjentów po zawale serca.
Źródła:
– Huynh, P., Hoffman, J. D., Gerhardt, T., et al. (2024). Myocardial infarction augments sleep to limit cardiac inflammation and damage. Nature. doi:10.1038/s41586-024-08100-w.